Entre los diferentes tipos de células sanguíneas se encuentran las células plasmáticas. Estas células forman parte del sistema inmunológico y se encargan de producir inmunoglobulinas. Las imunoglobulinas actúan como anticuerpos del organismo. Cada Ig está formada por dos cadenas pesadas Ig: IG A, Ig G, IgE, IgM e Ig D y de dos cadenas ligeras (kappa o delta).
Cuando existe una gammapatía monoclonal hay un exceso de producción de células plasmáticas que a su vez producen de forma anómala un tipo de cadenas ligera o pesada. Esto conlleva a que solamente se produce un tipo de anticuerpos (o inmunoglobulinas) y además se impide la formación de anticuerpos por las otras células plasmáticas normales, que se destruyen.
Dentro de las gammapatías monoclonales existen dos grupos principales:
- Las premalignas, que es la gammapatía monoclonal de significado incierto (GMSI).
- Las malignas: el mieloma múltiple, la macroglobulinemia de Waldeström, la amiloidosis primaria y el mieloma múltiple.
Tipos de gammapatía monoclonal
La gammapatía monoclonal de significado incierto
Es la forma más benigna de la enfermedad. Puede no causar ningún problema de salud importante o evolucionar a formas más graves como el mieloma múltiple o la macroglobulinemia de Waldeström. Suele aparecer con mayor frecuencia a partir de los 60-70 años. El paciente está asintomático y se detecta de forma casual tras una analítica en sangre donde se observa una elevación de una Ig (lo que se denomina componente monoclonal).
Generalmente sólo requiere observación y controles analíticos, si se detecta un aumento de la proteína se han de hacer otras pruebas como un aspirado de médula ósea para descartar que no haya evolucionado a mieloma. La enfermedad puede continuar estable durante años sin ocasionar ningún trastorno.
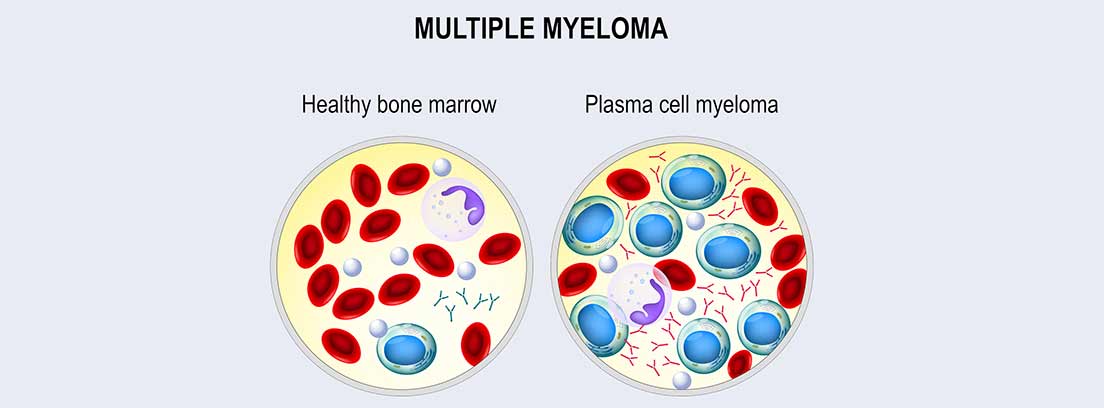
El mieloma múltiple
Se producen también, por parte de células plasmáticas alteradas, un tipo de anticuerpos (o inmunoglobulinas) llamados paraproteínas y una disminución de anticuerpos normales, por lo que hay un aumento del riesgo de infecciones.
En el mieloma múltiple las células plasmáticas están dañadas y esto hace que dichas células se conviertan en cancerosas. Proliferan dando lugar a tumores generalmente localizados en los huesos. Así, a diferencia de la gammapatía monoclonal de significado incierto, el mieloma da síntomas.
Afecta fundamentalmente al esqueleto óseo y a múltiples lugares (donde hay médula ósea) como el cráneo, la columna vertebral, la pelvis o las costillas. Las manos y los pies no se suelen afectar. La afectación del hueso da lugar a dolor y a aumento del riesgo de fracturas. El dolor óseo es muy característico del mieloma, pero otros síntomas que aparecen son anemia o alteración de la función del riñón.
El diagnóstico se realiza mediante analítica en sangre y orina y estudio de la médula ósea (aspirado) para confirmar la existencia de células plasmáticas anormales. También están indicadas técnicas radiológicas para determinar la afectación del esqueleto: gammagrafía, resonancia, PET TAC.
El tratamiento actual del mieloma se basa en el uso de fármacos denominados inmunomodulares junto con quimioterapia clásica. También puede estar indicado el trasplante de médula ósea. Todo ello dependerá de las características individuales de cada paciente.
La macroglobulinema de Waldeström
Se conoce también como linfoma linfoplasmocítico. Es un tipo de cáncer de células sanguínea (linfocitos B) que producen grandes cantidades de Ig M monoclonal. Es un tipo de cáncer de progresión lenta e infrecuente.
En un porcentaje de pacientes la enfermedad puede cursar asintomática. En otros casos, el crecimiento de las células linfoplasmáticas provoca unos niveles elevados de IgM en sangre que puede causar lo que se denomina el síndrome de hiperviscosidad.
La sangre se hace espesa, alterándose su flujo normal. Se traduce en los siguientes síntomas: cansancio, pérdida de peso, aumento de ganglios (adenopatías), aumento del tamaño del bazo, infecciones, sangrados anormales (especialmente nasales), afectación de los nervios periféricos (adormecimiento, hormigueos, vértigos, esplenomegalia y alteraciones de la coagulación, entre otros).
El diagnóstico se establece mediante la realización de una biopsia de médula ósea donde se observa la ocupación de la médula por estas células anómalas, además de la presencia de IgM en las analíticas de sangre.
El tratamiento está indicado cuando el paciente tenga síntomas y suele basarse en diferentes fármacos como agentes alquilantes y anticuerpos monoclonales.
Generalmente los resultados del tratamiento son excelentes. El trasplante de médula ósea tiene intención curativa pero sólo se indica en contadas ocasiones por los riesgos que conlleva.
La amiloidosis primaria
Se produce una producción de grandes cantidades de una proteína, denominada sustancia amiloide, por las células plasmáticas. Esta sustancia se deposita en los tejidos alterando la función de los órganos afectados (como el riñón, el corazón o los nervios). Es muy infrecuente.
El depósito de la sustancia amiloide es lento por lo que la enfermedad tiene un curso crónico y una evolución muy lenta.
Los síntomas son bastante inespecíficos como el cansancio, diarreas, pérdida de peso, aumento del tamaño del hígado, trastornos sensitivos por afectación de los nervios, entre otros.
El diagnóstico se realiza tras la demostración de material amiloide en los órganos, para ellos se requiere la realización de una biopsia de grasa subcutánea. Si es negativa y el índice de sospecha de la enfermedad es alto, se puede realizar en otros órganos (por ejemplo, biopsia renal o rectal).
El tratamiento incluye un trasplante hematopoyético y fármacos específicos como corticoides asociados a otros agentes como la ciclofosmida y la talidomida.
Lo que debes saber…
- Cuando existe una gammapatía monoclonal solamente se produce un tipo de anticuerpos (o inmunoglobulinas) y además se impide la formación de anticuer¬pos por las otras células plasmáticas normales, que se destruyen.
- Dentro de las gammapatías monoclonales existen dos grupos principales, las malignas y las premalignas que es la gammapatía monoclonal de significado incierto (GMSI).
- En cuanto a las malignas se encuentran: el mieloma múltiple, la macroglobulinemia de Waldeström, la amiloidosis primaria y el mieloma múltiple.