¿Qué es?
Dentro de los mecanismos de defensa del sistema inmunitario tenemos unos tipos de linfocitos, los linfocitos B, que se transforman en células plasmáticas, las células encargadas de generar anticuerpos, compuestos que detectan partes de agentes externos al organismo — los antígenos —, para poder así identificar posibles amenazas y atacarlas, como hacen con bacterias y virus.
En condiciones normales las células plasmáticas solamente reconocen como extraños elementos ajenos al organismo y tienen mecanismos para reconocer también células y proteínas propias del organismo. Ahora bien, cuando por diversos motivos se da una alteración de esta capacidad de reconocimiento de los componentes orgánicos como propios, las células plasmáticas pueden generar anticuerpos contra el propio organismo y causar alteraciones diversas en función del tipo de tejido, célula o proteína que ataquen. Cuando esto ocurre se habla de una enfermedad autoinmune.
Las glándulas exocrinas no son ajenas a estas posibles alteraciones y cuando el organismo crea anticuerpos que atacan a estas estructuras, las glándulas se atrofian y no pueden producir sus secreciones habituales. Cuando esto ocurre en varias glándulas y se afectan otras estructuras del organismo se dice que el paciente padece un Síndrome de Sjögren, llamado así en honor al oftalmólogo sueco que lo describió por primera vez.
Causas
En la aparición del síndrome de Sjögren se cree que hay varios factores que pueden estar implicados, tanto genéticos como hormonales o por la infección previa de algún tipo de virus.
Afecta principalmente a mujeres (9 mujeres por cada hombre), la mayoría con edades comprendidas entre los 40 y los 60 años. Se diferencia entre el síndrome de Sjögren primario, que es el que aparece aislado, y el secundario, que se da asociado a otras enfermedades, como la artritis reumatoide (30%), el lupus eritematoso sistémico (20%), la esclerosis sistémica (30%) u otras enfermedades en menor grado, como la cirrosis biliar primaria o la hepatitis C.
Las células plasmáticas invaden las glándulas exocrinas y crean una inflamación que a largo plazo hace que estas glándulas se atrofien y por lo tanto no puedan llevar a cabo su función de secreción exocrina. Los principales autoanticuerpos implicados en la aparición de este síndrome son los llamado Ro o SS-A y los La o SS-B.
Síntomas
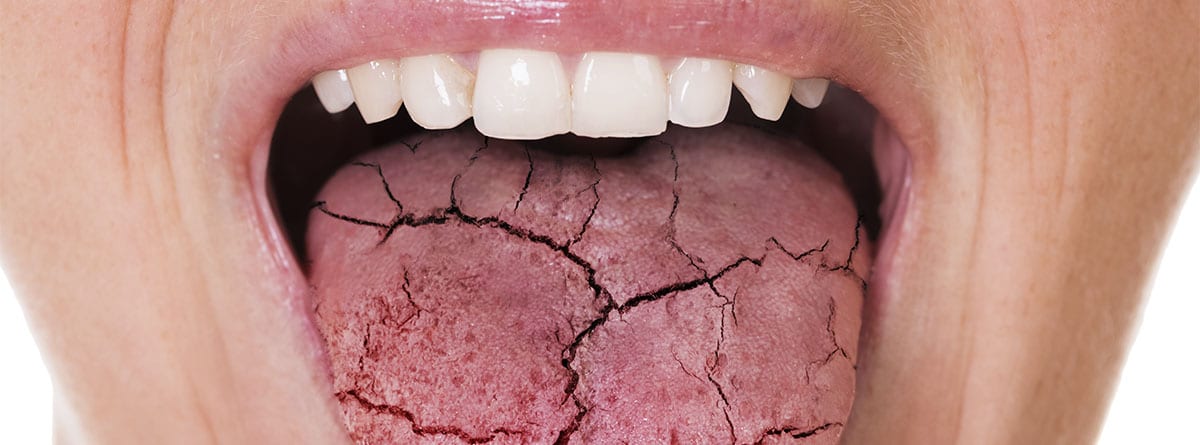
Los principales síntomas del síndrome de Sjögren se producen a nivel glandular, pero se trata de una enfermedad sistémica, con lo cual varios órganos y sistemas pueden verse afectados.
Las glándulas lacrimales están afectadas, con lo cual se produce una supresión o descenso de la producción de lágrimas, cosa que produce una xeroftalmia, una sequedad a nivel corneoconjuntival, lo que provoca una irritación constante y una aumento del riesgo de padecer queratoconjuntivitis y lesiones de la córnea.
A nivel de la mucosa oral se produce un descenso de la salivación, lo que da lugar a una xerostomía y a la constante sensación de sed, cosa que conlleva una polidipsia. La falta de salivación altera la percepción del gusto y el olfato, dificulta el habla y la deglución y propicia las infecciones orales y las caries. La infiltración de las células plasmáticas puede producir un crecimiento unilateral de una de las glándulas parótidas.
También se ven afectadas las glándulas excretoras de la piel y de la mucosa vaginal, con lo que se produce una xerodermia importante y una sequedad vaginal, que dificulta las relaciones sexuales.
En referencia a la afectación sistémica, que es más frecuente en pacientes jóvenes, cabe decir que las principales manifestaciones son:
- pulmonares, con disminución de la secreción de moco, cosa que favorece las infecciones bronquiales y las atelectasias, alveolitis linfocitarias que a la larga pueden dar fibrosis, amiloidosis o hipertensión pulmonar.
- cardiovasculares, menos frecuentes, con la aparición de pericarditis, fenómeno de Raynaud o vasculitis.
- digestivas, con disfagia, gastritis crónica, malabsorción intestinal, pancreatitis o afectación hepática.
- renales, con acidosis tubular o nefritis por los infiltrados de linfocitos.
- nerviosas, con vasculitis que pueden provocar microinfartos cerebrales, afectación de nervios periféricos o alteraciones psiquiátricas; son más frecuentes en el síndrome de Sjögren asociado al lupus eritematoso sistémico.
- afectación del tiroides por una tiroiditis de Hashimoto.
- musculoesqueléticas, con artritis de varias articulaciones, artralgias o miositis con menor frecuencia.
- cutáneas, con eritema nodoso o vasculitis añadidas a la xerodermia.
- hematológicas, con anemia crónica, descenso de los leucocitos y aumento de los eosinófilos; pueden haber adenopatías y darse esplenomegalia.
La mayoría de los pacientes se mantienen estables, pero en algunos casos las lesiones pueden evolucionar hacia un linfoma, principalmente de tipo no Hodgkin y que se da a nivel renal, ganglionar, pulmonar o gastrointestinal.
Diagnóstico
El diagnóstico se sospechará en pacientes que presenten clínica de sequedad, sobre todo a nivel ocular u oral. Se deberá realizar una correcta exploración física y diversas pruebas para valorar el grado de sequedad.
La disfunción de las glándulas salivares se estudiará principalmente mediante una valoración del volumen de saliva producida en un lapso de tiempo determinado. También puede realizarse una gammagrafía que estudie las glándulas salivares o bien una ecografía. Se puede realizar una biopsia de una glándula salival menor, pero no suele hacerse por ser una técnica dolorosa.
La disminución de la producción lacrimal se cuantificará mediante el Test de Schirmer, que permite valorar la producción de lágrima en un tiempo concreto. La observación del ojo con la lámpara de hendidura tras usar una tinción concreta permitirá apreciar lesiones de queratoconjuntivitis seca sugestivas de este síndrome.
A nivel del análisis de sangre se valorará la existencia de anemia y afectación del número y la proporción de los leucocitos. Se buscará la presencia de los anticuerpos específicos del síndrome de Sjögren, los anticuerpos Ro y La. Asimismo, también se determinará la presencia de otros anticuerpos implicados en otras patologías asociadas a esta enfermedad, como el factor reumatoide (FR), los ANA o las crioglobulinas. También se realizarán serologías para determinar la existencia de infección por el virus de la hepatitis C.
Los criterios diagnósticos del síndrome de Sjögren son 6 y se necesita la presencia de 4 de ellos para poder establecer el diagnóstico. Estos criterios son:
- síntomas oculares
- signos oculares
- síntomas orales
- signos orales
- biopsia de glándula salival menor compatible con el síndrome de Sjögren
- presencia de anticuerpos Ro, La, ANA o FR
La aparición de un linfoma en estos pacientes debe sospecharse si existen adenopatías, esplenomegalia o los anticuerpos desaparecen al realizar controles sanguíneos.
Tratamiento
El tratamiento es sintomático, mediante lágrimas artificiales, cremas hidratantes, óvulos vaginales y una correcta hidratación. En caso de manifestaciones extraglandulares graves se pueden usar corticoides y si estos no funcionan, inmunosupresores.
Medidas preventivas
El síndrome de Sjögren es una enfermedad autoinmune, con lo cual no existen medidas preventivas para evitarla.
Recuerda que con el Seguro MAPFRE de Salud cuentas con un gran cuadro médico formado por profesionales de todas las áreas para que estés en las mejores manos.